Розсилка
Будьте в курсі останніх оновлень – підпишіться на розсилку матеріалів на Ваш e-mail
Підписатися-
Штучний інтелект у геріатричній психіатрії: поєднання точності з людським досвідом
-
Синдром старечої астенії та деменція: клінічні виклики і сучасні рекомендації
-
Лікування хронічного болю у пацієнтів похилого віку
-
Реабілітація, відновлення та повернення пацієнтів до активного життя після інсульту
-
Порушення когнітивних функцій, деменція та депресія у літніх осіб
Лікування хронічного болю у пацієнтів похилого віку
Зміст статті:
- Цілі огляду та пошук літератури
- Типи болю
- Поширеність хронічного болю серед літніх осіб
- Психологічні зміни та порушення когнітивних функцій
- Оцінювання болю в осіб похилого віку
- Вікові особливості купірування болю в літніх осіб
- Підходи до знеболення
- Фармакотерапія при больовому синдромі
- Стратегії лікування больових синдромів в осіб похилого віку
- Висновки
Діагностування та лікування больового синдрому в літніх осіб пов’язане із труднощами, зумовленими порушенням когнітивних функцій, поліморбідністю та психологічними проблемами. Метою огляду D. Markovics et al. «Management of chronic pain in elderly patients: the central role of nurses in multidisciplinary care», опублікованого у виданні Geriatrics (2025; 10 (4): 110), було узагальнення сучасних знань про хронічний біль у пацієнтів похилого віку з акцентом на діагностичних труднощах, терапевтичних стратегіях та важливості мультидисциплінарного підходу. Пропонуємо до вашої уваги основні положення публікації.
У міру зростання у світі частки осіб похилого віку все більше уваги приділяється проблемам здоров’я, пов’язаним зі старінням (Patel etal., 2013). Серед них хронічний біль (ХБ) посідає особливе місце, оскільки суттєво впливає на фізичні, психічні та соціальні аспекти життя, може призводити до порушення когнітивних функцій (ПКФ), посилення соціальної ізоляції та зниження якості життя (Whitlock etal., 2017). Ефективне купірування болю має вирішальне значення не тільки для полегшення страждань, але й для збереження самостійності пацієнтів, їхніх соціальних зв’язків та загального добробуту (Carta etal., 2023). З огляду на складну етіологію ХБ, лікування часто потребує мультидисциплінарного підходу, що охоплює фармако-, фізіо-, психотерапію та модифікацію способу життя (Rajput etal., 2023).
Цілі огляду та пошук літератури
вгоруПроблемі ХБ в осіб похилого віку присвячені численні огляди, але у сучасній базі доказів залишаються значні прогалини. Більшість досліджень мають поперечний характер, даючи обмежене уявлення про динаміку розвитку ХБ та його вплив на функціональні, когнітивні йпсихологічні показники. Незважаючи на широке застосування біопсихосоціальної моделі, лише в кількох оглядах систематично розглядалося, як біологічні, психологічні та соціальні детермінанти взаємодіють у часі, формуючи сприйняття болю та реакцію літніх осіб на лікування. Роль медсестринського персоналу в лікуванні пацієнтів із ХБ часто визнається, але питання щодо практичного внеску, наявних перешкод та потреб у навчанні недостатньо досліджені в літературі. D. Markovics etal. (2025) намагалися усунути ці прогалини шляхом надання комплексного узагальнення сучасних знань про ХБ, приділяючи особливу увагу ролі медсестер, мультидисциплінарним підходам та організаційним проблемам, що стоять на заваді ефективному оцінюванню стану літніх пацієнтів та їхньому лікуванню.
Автори здійснили пошук статей, опублікованих за останні п’ять років у базі даних PubMed. Пріоритет надавався оригінальним дослідницьким статтям та систематичним оглядам, що стосуються геріатричної популяції.
Типи болю
вгоруБіль класифікується як гострий та хронічний. Гострий біль — це короткочасна (від кількох днів до кількох тижнів) реакція на травму, пошкодження тканин або розвиток інфекції; він є попереджувальним сигналом, спонукаючи до захисних дій, спрямованих на уникнення подальшої шкоди (Mears, Mears, 2023). На відміну від гострого, ХБ триває понад три місяці й часто не має чіткої фізіологічної причини, є багатофакторним і може мати довгострокові негативні наслідки для якості життя пацієнта.
До поширених видів ХБ належать (Patel etal., 2013):
- біль при остеоартриті, спричинений дегенерацією суглобів та запаленням (дуже частий серед осіб похилого віку);
- нейропатичний біль, що виникає внаслідок пошкодження нервів і часто є колючим, характеризується відчуттям печіння та оніміння;
- біль, пов’язаний із раком (часто є інтенсивним і складно піддається контролю);
- фіброміалгія (проявляється генералізованим болем у м’язах та сполучній тканині, часто супроводжується втомлюваністю й порушенням сну);
- ХБ у попереку (внаслідок ураження хребта або з інших причин, призводить до значних обмежень рухливості);
- вісцеральний біль (в органах черевної порожнини або таза, часто важко діагностується).
Поширеність хронічного болю серед літніх осіб
вгоруХБ частіше зустрічається серед осіб похилого віку, ніж у молодших групах населення. У США, за даними досліджень, 30,8 % дорослих віком понад 65 років страждають на ХБ порівняно із 8,5 % осіб віком 18–29 років та 14,6 % осіб віком 30–44 роки. Серед мешканців геріатричних пансіонатів цей показник може сягати 80 % (Tinnirello etal., 2021).
Результати досліджень у країнах Європи свідчать, що ХБ є серйозною проблемою здоров’я у літніх осіб, а частота його виникнення може бути втричі вищою, ніж у молодших вікових групах. Ризик розвитку ХБ зростає із віком та за наявності супутніх патологій, як-от рак, цукровий діабет та периферична нейропатія (Baskozos etal., 2023; Pеrez etal., 2024). За наявності ішемічної хвороби серця зниження больової чутливості може ускладнювати діагностику.
Сприйняття ХБ літніми особами та переживання із цього приводу мають свої особливості, — він суттєво впливає на соціальні умови, якість життя, самопочуття та когнітивні функції. Все це підкреслює важливість ефективного купірування больового синдрому як для добробуту окремих пацієнтів, так і для загального функціонування систем охорони здоров’я.
Психологічні зміни та порушення когнітивних функцій
вгоруРоль болю і психологічних стресогенних чинників
Депресія і тривожність, що часто зустрічаються у літніх осіб, можуть посилювати суб’єктивне відчуття болю, а соціальна ізоляція й самотність погіршують його сприйняття. ХБ у пацієнтів похилого віку тісно пов’язаний із ПКФ. Дослідження показують, що ХБ може погіршувати пам’ять, увагу й виконавчі функції, призводити до структурних та функціональних змін у мозку, зокрема до зменшення об’єму гіпокампа та надмірної активації зон обробки болю (передньої поясної та префронтальної кори). Результатом є когнітивне перевантаження та зниження психоемоційної стійкості (Camacho etal., 2024). Порушення сну при ХБ призводять до посилення ПКФ, погіршення пам’яті та концентрації уваги (Karimi etal., 2023). Зниження активності та соціальна ізоляція також прискорюють когнітивний спад. Для пом’якшення цих наслідків вирішальне значення мають мультидисциплінарні підходи до лікування, що включають психологічну підтримку, фізичну активність та поліпшення якості сну.
Біль у пацієнтів із деменцією
Деменція суттєво впливає як на поширеність, так і на сприйняття болю у літніх осіб. Хоча пацієнти із деменцією відчувають біль так само часто, як їхні однолітки без ПКФ, здатність повідомляти про це часто знижена через порушення комунікації, втрату пам’яті або погіршення самооцінки. Результатом може бути неефективне лікування. Нейродегенеративні зміни в ділянках мозку, залучених до обробки больових сигналів (префронтальній корі та лімбічній системі), здатні змінювати сприйняття болю та поведінкові реакції. За прогресування деменції біль може проявлятися через невербальні сигнали: міміку, голосові прояви, збудженість, зміни апетиту та сну. Тому необхідно використовувати відповідні інструменти, як-от шкала оцінювання болю при прогресуванні деменції (PAINAD) (Whitlock etal., 2017; Wang etal., 2024).
Недостатнє купірування болю
Пацієнти старшого віку часто отримують недостатнє знеболення через різні чинники, зокрема недооцінювання симптомів, помилкову думку про те, що біль є «нормальним явищем для старіння», та небажання лікарів призначати потужні анальгетики. Побоювання щодо побічних ефектів, поліпрагмазії та ризику звикання (особливо до опіоїдів) часто призводять до надмірно обережної практики призначення ліків. Така терапевтична нерішучість може призвести до тривалих страждань, зниження функціональних можливостей та погіршення якості життя. Розв’язання проблеми потребує підвищення обізнаності медпрацівників, використання відповідних інструментів оцінювання та індивідуалізованих стратегій лікування, що забезпечують баланс ефективності й безпеки.
Оцінювання болю в осіб похилого віку
вгоруСприйняття болю є складним процесом, що ініціюється ноцицепторами та передається через периферичні нерви, спинний і головний мозок, за подальшої обробки із залученням таламуса й лімбічної системи. У літніх осіб цей процес зазнає змін, зумовлених зменшенням щільності нейронів, порушенням балансу нейромедіаторів і зниженням швидкості нервової провідності, а також віковими змінами префронтальної кори й гіпокампа. Внаслідок цього інтенсивність больових відчуттів та їх обробка можуть відрізнятися від таких у молодших осіб (Lautenbacher et al., 2017).
Важливу роль у сприйнятті болю відіграють психосоціальні фактори. ПКФ, особливо пов’язані з пам’яттю та увагою, можуть ускладнювати розпізнавання болю і його вербалізацію, тоді як депресія і тривожність здатні посилювати суб’єктивне відчуття інтенсивності болю (Mullins etal., 2022).
Оцінювання болю в осіб похилого віку є складним через його суб’єктивну природу та вплив численних факторів, зокрема віку, психологічного стану й попереднього досвіду (Schofield, 2018). У клінічній практиці основою залишається самозвіт пацієнта, який вважається достовірним джерелом інформації про біль.
Для кількісного оцінювання широко застосовують прості інструменти, зокрема числову рейтингову шкалу (0–10 балів), тоді як візуальна аналогова шкала (ВАШ) може бути корисною для відстеження динаміки болю, але обмежена у пацієнтів із когнітивними, зоровими чи моторними порушеннями (Madariaga et al., 2021; Dunford et al., 2022). У випадках, коли комунікація є вельми ускладненою, доцільно використовувати спостережні шкали (наприклад, PAINAD), що базуються на оцінюванні міміки, вокалізації, пози та рівня активності.
Додаткову інформацію надають фізіологічні показники (частота серцевих скорочень, артеріальний тиск, дихання), а також поведінкові реакції (міміка, поза, м’язова напруга), хоча вони не є специфічними для болю. Інструментальні методи (електроенцефалографія, функціональна магнітно-резонансна томографія) і психометричні опитувальники розширюють можливості оцінювання, проте їх застосування обмежене доступністю та практичністю. Найбільш ефективним підходом є поєднання суб’єктивних і об’єктивних даних для комплексного розуміння больового синдрому та вибору оптимальної тактики лікування (Elliott et al., 2017; Alodhialah et al., 2024).
Вікові особливості купірування болю в літніх осіб
вгоруФармакотерапія больового синдрому в літніх пацієнтів пов’язана зі специфічними труднощами через підвищену чутливість до побічних ефектів (ПЕ) таких анальгетиків, як опіоїди (седативний ефект, сплутаність свідомості, закреп) або нестероїдні протизапальні препарати (НПЗП) (порушення функції нирок, артеріальна гіпертензія, пептичні виразки). Нефармакологічні стратегії, як-от фізіотерапія, когнітивно-поведінкова терапія та зміни способу життя (наприклад, збільшення фізичної активності), також можуть бути ефективними, сприяючи не тільки зменшенню болю, але й поліпшенню загальної якості життя пацієнтів похилого віку. Отже, ефективне лікування больового синдрому в літніх осіб потребує комплексного підходу з урахуванням біологічних, психологічних і соціальних факторів (Schofield, 2018).
Підходи до знеболення
вгоруТерапевтичні варіанти для полегшення цього стану можна умовно розділити на медикаментозні та нефармакологічні методи, а вибір відповідного лікування залежить від багатьох факторів, як-от етіологія, інтенсивність та тривалість захворювання (Cohen etal., 2021). Гострий біль зазвичай усувається шляхом впровадження цілеспрямованих короткострокових терапевтичних втручань, а лікування за ХБ, якому притаманні багатофакторна етіологія та складна патофізіологія, потребує інтегрованого міждисциплінарного підходу, що охоплює фармако-, фізіо- і психотерапію, а також зміну способу життя. Така цілісна стратегія не лише полегшує біль, але й дозволяє поліпшити якість життя пацієнта, відновити його функціональні можливості та оптимізувати довгострокові результати для підтримки здоров’я.
Фармакотерапія при больовому синдромі
вгоруМедикаментозне лікування є одним із основних методів швидкої та ефективної аналгезії. Притаманні лікам механізми дії можуть варіювати, що дозволяє купірувати різні типи болю. Знеболювальні препарати можна розділити на три основні категорії: анальгетики помірної та сильної дії, а також допоміжні засоби.
Анальгетики помірної дії
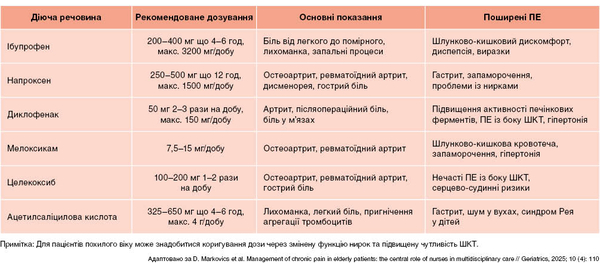
Ці препарати використовують для полегшення болю легкої та помірної інтенсивності. НПЗП, зокрема ібупрофен і диклофенак, ефективно зменшують інтенсивність болю та мають протизапальні властивості. Їх часто призначають з метою знеболення, особливо якщо біль пов’язаний із запаленням (Ribeiro etal., 2022).
НПЗП із помірним/сильним знеболювальним і протизапальним ефектом, як-от ібупрофен, диклофенак та напроксен, можуть спричиняти подразнення шлунково-кишкового тракту (ШКТ), кровотечі, порушення функції нирок, а також підвищують ризик серцево-судинних захворювань. Метамізол чинить сильний знеболювальний та жарознижувальний ефект, йому притаманна менша кількість ПЕ із боку ШКТ, але він зрідка спричиняє агранулоцитоз. Парацетамол має легку або помірну знеболювальну і жарознижувальну дію, пов’язаний із мінімальним ризиком ПЕ з боку ШКТ або серцево-судинної системи, але у високих дозах може призводити до гепатотоксичності (LaForge etal., 2023) (табл. 1).
Анальгетики сильної дії
Для лікування виразного больового синдрому застосовують такі сильні знеболювальні засоби, як опіоїди (морфін, фентаніл, трамадол та оксикодон). Трамадолу часто надають перевагу за помірного болю через нижчий ризик пригнічення дихання порівняно із сильнішими опіоїдами. Однак його приймання може супроводжуватися зниженням порогу судомної готовності, підвищенням ризику сплутаності свідомості та падінь у ослаблених пацієнтів літнього віку, що потребує ретельного моніторингу (Pickering etal., 2024). Тому застосування трамадолу слід розпочинати із найнижчої ефективної дози (Morrow etal., 2019).
Морфін залишається стандартним засобом для купірування сильного болю, особливо при раку, але його застосування в осіб похилого віку вимагає ретельного коригування дози через нирковий метаболізм. Зниження функції нирок може уповільнити кліренс морфіну, збільшуючи ймовірність його накопичення та токсичності. Коригування дози оксикодону також може знадобитися з урахуванням функції нирок. Він має дещо більш передбачуваний фармакокінетичний профіль, ніж морфін, що може зробити його прийнятною альтернативою для пацієнтів із нирковою дисфункцією. Трансдермальний фентаніл підходить для осіб зі стабільним ХБ, особливо для тих, хто не переносить пероральні препарати.
Опіоїди дуже ефективні для зменшення сильного болю, зокрема після хірургічних втручань, при онкопатологіях, остеоартриті, переломах хребців та тяжких дегенеративних захворюваннях суглобів (Sun etal., 2023). Застосування цих препаратів має бути ретельно зваженим з урахуванням ризику таких ПЕ, як седація, сплутаність свідомості та проблеми з боку ШКТ. Комбінована терапія, наприклад, поєднання опіоїдів із парацетамолом/НПЗП, може використовуватися для зниження дози опіоїдів та мінімізації ПЕ зі збереженням ефективності знеболення (Wiffen etal., 2017).
Коректне використання опіоїдів ускладнюється побоюванням розвитку залежності та толерантності. Їх застосування для купірування болю при раку забезпечує гідне життя пацієнта, при цьому виникнення залежності не має викликати серйозних занепокоєнь (Auret and Schug, 2005). Для хворих із невиліковними патологіями знеболення є важливою частиною підтримки якості життя. Тож приймання опіоїдів для них є необхідним та виправданим, а не небезпечним (Kotalik, 2012). Опіоїди застосовуються під медичним наглядом, у контрольованих умовах, а дозування може бути адаптоване до рівня болю. Ризик розвитку залежності при цьому є мінімальним (табл. 2).
Допоміжні препарати
Допоміжні препарати не призначені першочергово для зняття болю, але вони є ефективними за певних видів ХБ, зокрема нейропатичного, або як доповнення до інших ліків. Це, зокрема, антидепресанти (як-от трициклічні або селективні інгібітори зворотного захоплення серотоніну) та протисудомні засоби (наприклад, габапентин, прегабалін, карбамазепін) (Coluzzi, Mattia, 2005; Moulin etal., 2014). Метою застосування цих препаратів є не лише зменшення болю, але й вплив на неврологічну обробку больових відчуттів.
Особливості аналгезії, пов’язані з віком пацієнтів
Труднощі фармакологічного лікування больових синдромів у літніх осіб зумовлені змінами фармакокінетики та фармакодинаміки. Пов’язані зі старінням порушення функції нирок та печінки уповільнюють метаболізм і кліренс препаратів, підвищуючи ризик їх накопичення та токсичності. Це особливо важливо за призначення опіоїдів, оскільки пацієнти похилого віку більш схильні до таких ПЕ, як седація, сплутаність свідомості та пригнічення дихання.
Через знижену функцію нирок у літніх пацієнтів морфін і трамадол можуть накопичуватися в організмі, що призводить до посилення ПЕ і токсичності. Тому дуже важливими є ретельне коригування доз та моніторинг. Приймання декількох лікарських засобів одночасно, що є поширеним явищем серед осіб похилого віку, також може ускладнювати терапію через можливі медикаментозні взаємодії, які можуть посилювати ПЕ або знижувати ефективність знеболювання (Virnes etal., 2022). До того ж літні пацієнти вразливіші до ПЕ; особливе занепокоєння викликає підвищений ризик делірію та падінь, спричинених опіоїдами. Навіть низькі дози цих препаратів можуть призводити до сплутаності свідомості або постуральної нестійкості. При цьому зростає ризик падінь та переломів, що можуть стати причиною серйозних ускладнень, включно із госпіталізацією і смертю (Dufort, Samaan, 2021).
Спричинене опіоїдами пригнічення дихання також пов’язане зі значним ризиком, особливо в осіб похилого віку з уже порушеною дихальною функцією. Ці ризики можна знизити, дотримуючись правила «починати з низької дози, повільно підвищуючи» (англ. starting low and going slow). Закрепи (іноді стійкі) є поширеною проблемою у літніх пацієнтів, що може посилюватися прийманням опіоїдів. Для контролю цього ПЕ може знадобитися ретельний моніторинг та підтримувальні заходи, як-от вживання проносних засобів або препаратів для розм’якшення калу.
Обираючи опіоїди для пацієнтів старшого віку, необхідно враховувати такі індивідуальні фактори, як когнітивний статус, падіння в анамнезі та наявність астенії. Форми із пролонгованим вивільненням можуть застосовуватися в осіб зі стабільним ХБ, тоді як препарати короткої дії краще підходять для купірування проривного болю. Поєднання опіоїдів із неопіоїдними анальгетиками (парацетамолом, НПЗП) дозволяє зменшити дозу перших і мінімізувати ризик ПЕ, зберігаючи ефективність знеболення. Для пацієнтів літнього віку важливо регулярно оцінювати інтенсивність болю та ефективність аналгезії, коригуючи дози для забезпечення максимальної безпеки й комфорту (Dufort, Samaan, 2021).
Стратегії лікування больових синдромів в осіб похилого віку
вгоруУ разі застосування анальгетиків важливо визначити не тільки тип та дозування ліків, але й скоригувати шлях і частоту їх введення. Основні принципи фармакологічної аналгезії включають покроковий терапевтичний підхід із використанням різних препаратів залежно від інтенсивності болю (рисунок).
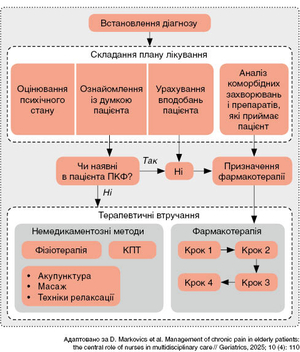
Згідно із принципом «сходинок знеболення» Всесвітньої організації охорони здоров’я (ВООЗ), є три основних рівня поетапної аналгезії: для легкого, помірного та сильного болю (Virnes etal., 2022). На першому рівні біль (найчастіше головний біль, у м’язах або спричинений незначними травмами) зазвичай полегшується за допомогою НПЗП/парацетамолу. Якщо цього недостатньо, можна перейти до другого рівня — призначення слабких опіоїдів, наприклад трамадолу, який зменшує біль, не викликаючи багатьох ПЕ. На третьому рівні, коли біль стає виразнішим, можуть знадобитися сильніші опіоїди, як-от морфін, оксикодон або фентаніл, які можуть бути дуже ефективними для зменшення болю, наприклад, у пацієнтів із пухлинами або тяжкими травмами. Перевага поетапного підходу полягає в поступовому та ефективному використанні анальгетиків із мінімізацією надмірного застосування та ПЕ. Нещодавно такий підхід було доповнено четвертою «сходинкою», яка включає хірургічне втручання або малоінвазивні процедури для додаткового полегшення сильного болю (WHO, 2025). Початкова версія «сходинок знеболення» ВООЗ була односпрямованою, тоді як оновлений варіант зосереджений на якості життя пацієнта й відображає двоспрямований підхід, згідно з яким рівень знеболення може бути знижений, якщо ХБ купіруваний, і клінічний стан поліпшується.
Купірування ХБ має бути добре спланованим та контрольованим, при цьому ситуативне використання анальгетиків не рекомендоване, оскільки не забезпечує безперервного та адекватного знеболення. Ефективність лікування залежить також від способу введення анальгетиків. Так, застосування ректальних супозиторіїв особливо корисне, якщо пацієнт не може приймати ліки перорально (наприклад, через блювання або труднощі з ковтанням). Діюча речовина швидко всмоктується через стінку кишківника, що забезпечує швидкий знеболювальний ефект.
Проблема поліфармації
Від 30 до 50 % осіб віком від 65 років регулярно приймають п’ять або більше ліків (Mortazavi etal., 2016). У контексті ХБ поліфармація підвищує ризик ПЕ, зокрема медикаментозної взаємодії та кумулятивної токсичності. Повне зниження фармакологічного навантаження часто є неможливим для поліморбідних геріатричних пацієнтів, але необхідно виявляти комбінації високого ризику та регулярно переглядати схему лікування. Запровадження міждисциплінарного підходу, особливо за участю медсестер, фармацевтів і геріатрів, є важливим для підвищення ефективності та безпеки знеболювальних режимів для пацієнтів цієї групи.
Обмеження поточних рекомендацій
Впровадження в геріатричну допомогу численних настанов щодо лікування пацієнтів із ХБ залишається обмеженим через розбіжності між рекомендаціями, що базуються на доказових даних, та їхньою практичною застосовністю у літніх пацієнтів, особливо за наявності поліморбідності, ПКФ або поліпрагмазії. Стандартні протоколи часто не враховують унікальні фізіологічні та психосоціальні контексти догляду за літніми людьми, як-от змінена фармакокінетика, функціональний спад або комунікативні бар’єри.
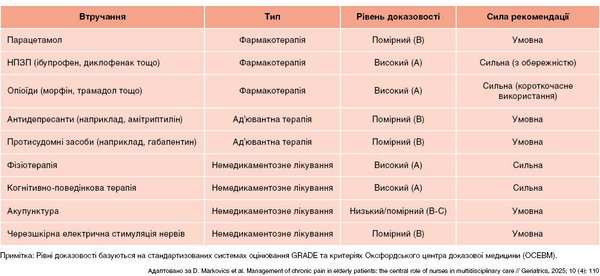
D. Markovics etal. (2025) наголошують на необхідності адаптації підходів, основаних на рекомендаціях, до специфічних реалій лікування геріатричних пацієнтів, розробці персоналізованих контекстно-чутливих стратегій та міждисциплінарній співпраці при веденні осіб похилого віку із ХБ. На основі даних систематичних оглядів, метааналізів та настанов ВООЗ, Американського геріатричного товариства (AGS), Національного інституту охорони здоров’я та клінічної досконалості Великої Британії (NICE) та кокранівськіх оглядів автори узагальнили рекомендації щодо лікування осіб похилого віку із ХБ, оцінивши їх з погляду ефективності, безпеки та актуальності (табл. 2).
Нефармакологічні підходи
На додачу до медикаментозної терапії нефармакологічні методи лікування також можуть відігравати важливу роль у купіруванні ХБ в осіб літнього віку, для яких фармакотерапія часто обмежена через ПЕ або проблеми поліфармації (Leung etal., 2024). Фізіотерапевтичні методи (масаж, термо- та кріотерапія) можуть забезпечити значне полегшення для пацієнтів із м’язово-скелетним болем, артритом та болем у спині. Черезшкірна електрична стимуляція нервів також успішно використовується для зменшення болю (Martimbianco etal., 2019). Акупунктура застосовується для полегшення різних видів ХБ (мігренозного, болю у спині та суглобах) (Wei etal., 2024). Техніки релаксації сприяють зниженню інтенсивності болю. КПТ допомагає впоратися із негативними психологічними реакціями на біль, зменшити тривожність і стрес (Morone, Greco, 2007).
Висновки
вгоруПідсумовуючи, D. Markovics etal. (2025) зазначають, що ХБ у літніх осіб пов’язаний із труднощами діагностування й терапії та потребує багатовимірного підходу, оскільки на сприйняття інтенсивності болю часто впливають ПКФ, депресія та соціальна ізоляція. Ефективне лікування має базуватися на збалансованому поєднанні фармакологічних (анальгетики і допоміжні засоби) та нефармакологічних втручань. Пов’язані з віком фізіологічні зміни, зокрема порушення функцій нирок і печінки, а також суттєва поширеність поліпрагмазії значно підвищують ризик ПЕ. Тому лікування має бути ретельно підібраним, контрольованим та адаптованим до функціонального стану, супутніх захворювань і особистих обставин кожного пацієнта.
Немедикаментозні методи залишаються важливими складовими комплексного підходу. Найкращі результати досягаються за умов застосування індивідуалізованих мультимодальних стратегій, що враховують біологічні, психологічні та соціальні аспекти старіння. Міждисциплінарна співпраця із залученням лікарів різних спеціальностей, медсестер, фармацевтів та геріатрів є ключовою у цій популяції. Інформування пацієнтів таїхніх доглядальників щодо раціонального застосування анальгетиків, ризиків поліпрагмазії та ролі немедикаментозних підходів сприяє підвищенню прихильності до лікування і покращенню клінічних результатів. Отже, при веденні осіб похилого віку з ХБ слід прагнути не лише контролю симптомів, але й підвищення якості життя, збереження функціональної незалежності та подолання складних реалій старіння з емпатією і клінічною точністю.
Підготувала Наталія Купко
Наш журнал
у соцмережах:
Думки експертів
Випуски поточного року
Зміст випуску 4 (169), 2026
-
Індивідуалізована антипсихотична терапія з урахуванням тютюнокуріння
-
Консенсус щодо виявлення й ведення пацієнтів із депресією та коморбідним больовим синдромом
-
Сучасні підходи до застосування кеторолаку при гострому болю в неврологічній практиці
-
Ведення пацієнтів із хворобою Паркінсона: огляд ключових рекомендацій
Розсилка
Будьте в курсі останніх оновлень – підпишіться на розсилку матеріалів на Ваш e-mail
Підписатися








/thumbs/widget_nn26_4-169_titul.jpg)
/thumbs/widget_nn26_3-168_titul.jpg)

/thumbs/widget_nn26_2-167_titul.jpg)
/thumbs/widget_nn26_1-166_titul.jpg)















